- Mária Zelenajová
Inzulínová rezistencia: čo znamená, prečo vzniká a ako ju ovplyvniť výživou a životným štýlom
Inzulínová rezistencia patrí medzi najčastejšie metabolické poruchy súčasnosti, no napriek tomu o nej koluje množstvo nepresností. Často sa spája výlučne s cukrovkou, nadváhou alebo „zlou disciplínou“, hoci v skutočnosti ide o komplexný stav, ktorý môže vzniknúť aj u ľudí s normálnou telesnou hmotnosťou a zdanlivo zdravým životným štýlom.
Pre mnohých ľudí je inzulínová rezistencia prvým varovným signálom, že metabolická rovnováha tela je narušená. Môže sa prejavovať nenápadne – únavou po jedle, zvýšenou chuťou na sladké, problémami s chudnutím alebo kolísaním energie počas dňa. Práve preto býva často prehliadaná alebo diagnostikovaná až v pokročilejšom štádiu.
Cieľom tohto článku je vysvetliť, čo inzulínová rezistencia skutočne je, prečo vzniká, koho sa najčastejšie týka a akú úlohu zohráva výživa a životný štýl v jej prevencii aj manažmente.

Čo je inzulínová rezistencia?
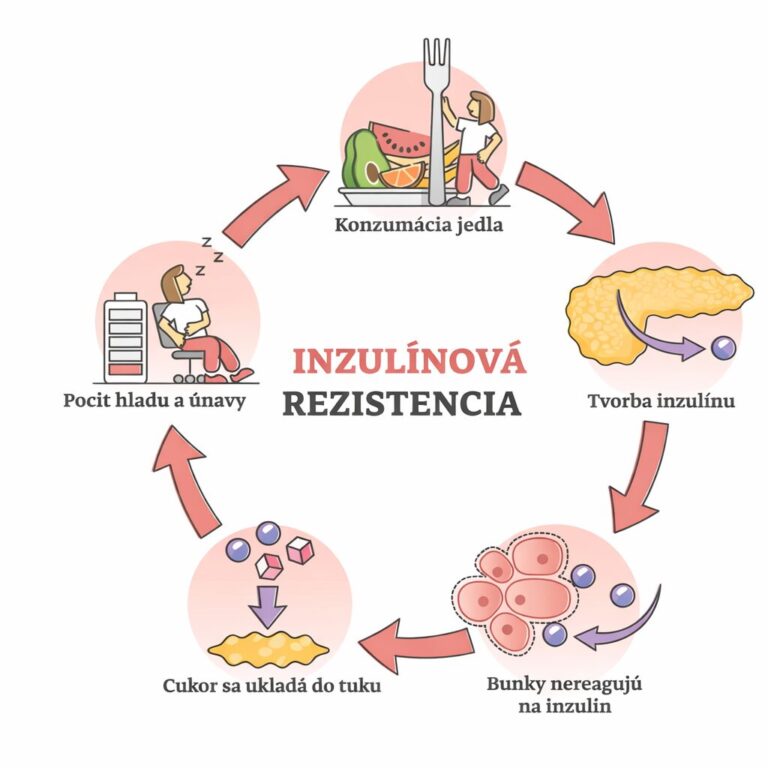
Inzulín je hormón produkovaný pankreasom, ktorého hlavnou úlohou je regulácia hladiny glukózy v krvi. Po jedle, najmä po konzumácii sacharidov, sa glukóza uvoľňuje do krvného obehu a pankreas reaguje uvoľnením inzulínu. Ten umožňuje glukóze vstúpiť do buniek – najmä svalových, tukových a pečeňových – kde sa využíva ako zdroj energie alebo sa ukladá do zásob. Po úspešnom presune glukózy do buniek pankreas dostáva signál, že ďalšia produkcia inzulínu už nie je potrebná.
Pri inzulínovej rezistencii však tento mechanizmus nefunguje optimálne. Bunky reagujú na inzulín oslabenou odpoveďou, čo znamená, že glukózu neprijímajú dostatočne efektívne. Aby si organizmus udržal hladinu glukózy v krvi v normálnom rozmedzí, pankreas musí produkovať stále väčšie množstvo inzulínu. Tento kompenzačný stav sa označuje ako hyperinzulinémia.
Zjednodušene povedané: glukóza je v krvi prítomná, inzulín je prítomný, no komunikácia medzi nimi nefunguje tak, ako by mala.
V počiatočných štádiách môže byť hladina glukózy v krvi ešte dlhý čas v norme. Problémom preto nebýva primárne zvýšená glykémia, ale chronicky zvýšená potreba inzulínu, ktorá postupne zvyšuje metabolickú záťaž organizmu. S postupujúcou inzulínovou rezistenciou sa citlivosť buniek na inzulín ďalej znižuje, kompenzačné mechanizmy zlyhávajú a hladiny glukózy v krvi začínajú stúpať.
Práve tento proces predstavuje prechod od inzulínovej rezistencie k prediabetu a neskôr k diabetu 2. typu.
Inzulínová rezistencia, prediabetes a cukrovka
Inzulínová rezistencia nie je to isté ako diabetes mellitus 2. typu, no tieto stavy spolu úzko súvisia. Inzulínová rezistencia často predchádza stavu nazývanému prediabetes (predcukrovka). Pri prediabete sú hodnoty glykémie vyššie než norma, ale ešte nespĺňajú kritériá diabetu.
Nie každý človek s inzulínovou rezistenciou alebo prediabetom automaticky ochorie na cukrovku, no riziko je vyššie, najmä ak sa dlhodobo nemení strava, úroveň pohybu, spánok a celkový životný štýl. Práve toto obdobie je z hľadiska prevencie kľúčové, pretože ide o fázu, v ktorej sa dá vývoj metabolických komplikácií často spomaliť alebo zastaviť.
Prečo je inzulínová rezistencia metabolickým problémom
Inzulín neovplyvňuje len metabolizmus glukózy. Ide o hormón s výrazným anabolickým účinkom, ktorý podporuje ukladanie energie, najmä do tukových zásob. Inzulín je zároveň hormón, ktorý podporuje ukladanie tukov a brzdí ich spaľovanie. Pri chronicky zvýšených hladinách inzulínu má telo tendenciu ukladať energiu do tukových zásob, najmä v oblasti brucha. To vysvetľuje, prečo ľudia s inzulínovou rezistenciou často zápasia s priberaním alebo majú výrazné ťažkosti s chudnutím, aj keď subjektívne „nejedia veľa“. Chronicky zvýšené hladiny inzulínu môžu viesť k zníženému spaľovaniu tukov, zvýšenému ukladaniu viscerálneho tuku, poruchám lipidového profilu a chronickému zápalu.
Z tohto dôvodu je inzulínová rezistencia spájaná nielen s diabetom, ale aj s metabolickým syndrómom, kardiovaskulárnymi ochoreniami či hormonálnymi poruchami, ako je syndróm polycystických ovárií.
Prečo inzulínová rezistencia vzniká
Vznik inzulínovej rezistencie je výsledkom dlhodobého pôsobenia viacerých faktorov. Kľúčovú úlohu zohráva nadmerné ukladanie tukového tkaniva, najmä v oblasti brucha a vnútorných orgánov. Tukové tkanivo je metabolicky aktívne a produkuje látky, ktoré môžu znižovať citlivosť buniek na inzulín.
Významný vplyv má aj dlhodobo zvýšený energetický príjem v kombinácii s nízkou fyzickou aktivitou, ktorý vedie k ukladaniu energie nielen do tukového tkaniva, ale aj do pečene a svalov. Tento mechanizmus úzko súvisí s nealkoholovým stukovatením pečene.
Na vzniku inzulínovej rezistencie sa však môžu podieľať aj opakované drastické diéty, chronický stres, nedostatok spánku a hormonálne poruchy. Zvýšené hladiny stresových hormónov podporujú tvorbu glukózy v pečeni a zhoršujú inzulínovú senzitivitu tkanív.
Z evolučného hľadiska je inzulínová rezistencia do určitej miery adaptačným mechanizmom počas hladovania. V dnešnom prostredí energetického nadbytku sa však aktivuje nevhodne a dlhodobo, čo vedie k metabolickým komplikáciám.
Kto patrí medzi rizikové skupiny
Riziko inzulínovej rezistencie je vyššie u ľudí s nadváhou alebo obezitou, najmä pri zvýšenom obvode pásu, u osôb so sedavým spôsobom života, pri genetickej predispozícii k diabetu 2. typu, vyššom veku, fajčení a poruchách spánku.
Osobitnú skupinu tvoria ženy so syndrómom polycystických ovárií (PCOS), u ktorých je inzulínová rezistencia veľmi častá a môže zhoršovať hormonálnu nerovnováhu.
Dôležité je, že inzulínová rezistencia sa môže vyskytovať aj u ľudí s normálnou telesnou hmotnosťou. V týchto prípadoch zohrávajú úlohu najmä genetické faktory, rozloženie tukového tkaniva, kvalita stravy a úroveň pohybovej aktivity.
Inzulínová rezistencia a prediabetes často prebiehajú bez výrazných príznakov. Niektorí ľudia však pociťujú únavu po jedle, kolísanie energie počas dňa alebo zvýšenú chuť na sladké. Tieto prejavy nie sú špecifické, no v kombinácii s rizikovými faktormi môžu byť dôvodom na odborné vyšetrenie.
Chronicky zvýšené hladiny inzulínu môžu podporovať častejší pocit hladu a chute na rýchlo dostupnú energiu, najmä na sladké. Zároveň brzdia uvoľňovanie tukov z tukového tkaniva, čo môže viesť k tomu, že chudnutie je pomalé alebo sa zastaví aj pri snahe o zmenu stravy.
Ako sa inzulínová rezistencia diagnostikuje
Na rozdiel od cukrovky neexistuje jeden jediný test, ktorý by spoľahlivo diagnostikoval inzulínovú rezistenciu. V praxi sa posudzuje kombinácia klinických údajov, laboratórnych výsledkov a celkového zdravotného obrazu.
Základom býva vyšetrenie glykémie nalačno, inzulínu nalačno a výpočet indexu HOMA-IR. U niektorých ľudí má význam aj orálny glukózový tolerančný test (OGTT), ideálne rozšírený o meranie inzulínu. Dôležitou súčasťou hodnotenia je aj lipidový profil.
V klinickej praxi sa inzulínová rezistencia často neoznačuje na základe jedného „definitívneho“ testu. Skôr sa hodnotí súhrn rizikových faktorov a dostupných vyšetrení. Interpretácia patrí do rúk lekára, zatiaľ čo nutričný terapeut sa zameriava najmä na praktickú intervenciu v strave a režime.
Výživa a životný štýl pri inzulínovej rezistencii
Pri inzulínovej rezistencii nestačí zamerať sa len na množstvo prijatej energie. Rovnako dôležité je, ako jednotlivé potraviny ovplyvňujú hladinu inzulínu a celkovú hormonálnu odpoveď organizmu. Jedlá s vysokým obsahom jednoduchých sacharidov môžu viesť k prudkým inzulínovým odpovediam, po ktorých často nasleduje rýchly pokles energie a zvýšený hlad. Naopak, kombinácia bielkovín, vlákniny a kvalitných tukov prispieva k stabilnejšej hormonálnej odpovedi a dlhšiemu pocitu sýtosti.
Z tohto dôvodu základom manažmentu inzulínovej rezistencie nie je krátkodobá diéta, ale dlhodobá a udržateľná úprava životného štýlu. Cieľom výživových opatrení je zlepšiť citlivosť buniek na inzulín, stabilizovať hladinu glukózy a inzulínu počas dňa a podporiť metabolickú rovnováhu, čím sa vytvárajú podmienky aj pre udržateľnú úpravu hmotnosti.
V praxi to znamená dbať na pravidelnosť stravy, dostatočný príjem bielkovín v každom hlavnom jedle a preferovať sacharidy s nižším glykemickým indexom a vyšším obsahom vlákniny. Vhodné je obmedziť jednoduché cukry a vysoko spracované potraviny, ktoré môžu viesť k výrazným výkyvom glykémie a inzulínu.
Pri tukoch sa odporúča uprednostňovať kvalitné zdroje, ako sú olivový olej, orechy, semená a ryby. Nadmerný príjem priemyselne spracovaných tukov môže inzulínovú senzitivitu zhoršovať a negatívne ovplyvňovať metabolické zdravie.
Energetický príjem a hmotnosť
U ľudí s nadváhou alebo obezitou môže už zníženie hmotnosti približne o 5–7 % v kombinácii s pravidelnou fyzickou aktivitou výrazne zlepšiť inzulínovú senzitivitu a znížiť riziko rozvoja diabetu 2. typu.
Extrémne nízkoenergetické diéty však nie sú vhodným riešením. Môžu viesť k strate svalovej hmoty, hormonálnym adaptáciám a jojo efektu, ktorý inzulínovej rezistencii z dlhodobého hľadiska skôr škodí.
Pohyb, spánok a stres
Pravidelná fyzická aktivita zvyšuje schopnosť svalových buniek prijímať glukózu aj nezávisle od inzulínu. Najlepší efekt má kombinácia silového tréningu a aeróbnej aktivity.
Chronický stres a nedostatok spánku zhoršujú hormonálnu reguláciu a inzulínovú senzitivitu. Kvalitný spánok a zvládanie stresu sú preto neoddeliteľnou súčasťou liečby.
Dá sa inzulínovej rezistencii predísť alebo ju zvrátiť?
V mnohých prípadoch áno. Najmä v počiatočných štádiách je inzulínová rezistencia reverzibilná. Najlepšie výsledky prináša kombinácia vyváženej stravy, pravidelného pohybu, dostatočného spánku a udržateľnej úpravy hmotnosti.
Včasná intervencia dokáže významne znížiť riziko progresie do prediabetu a diabetu 2. typu.
Inzulínová rezistencia nie je dôsledkom zlyhania jednotlivca, ale komplexným metabolickým stavom, ktorý odráža dlhodobé pôsobenie životného štýlu, hormonálnych a genetických faktorov. Dobrou správou je, že pri správnom prístupe je možné jej priebeh výrazne ovplyvniť.
Odborne vedená úprava stravy a životného štýlu predstavuje základný pilier prevencie aj manažmentu inzulínovej rezistencie a môže významne prispieť k ochrane metabolického zdravia v dlhodobom horizonte.
